Científicos del Laboratorio de Genética Molecular del Centro de Microbiología y Biología Celular del Instituto Venezolano de Investigaciones Científicas (IVIC) descubrieron una nueva cepa de la bacteria que produce la enfermedad leptospirosis, la cual ha afectado a personas que trabajan en el campo y tienen contacto con algunos animales.
La Leptospira venezuelensis fue descubierta por la investigadora Lizeth Caraballo junto a otros especialistas del IVIC mediante el estudio de muestras de pacientes infectados con la enfermedad, y en algunas de esas notaron una secuencia genética nunca antes descrita. Resultados similares fueron obtenidos en el estudio de muestras provenientes de un rebaño de ganado bovino en el estado Miranda, lo que llevó a los investigadores a sopesar la posibilidad de que esta nueva especie de Leptospira es capaz de infectar una gran variedad de hospedadores.
Esta enfermedad emergente puede ser letal en más del 25% de los pacientes. Sin embargo, muchos casos de leptospirosis no son diagnosticados porque los síntomas son variables y los médicos no la reconocen a tiempo, ya que las pruebas clínicas generalmente son difíciles de realizar y toman semanas para dar resultados.
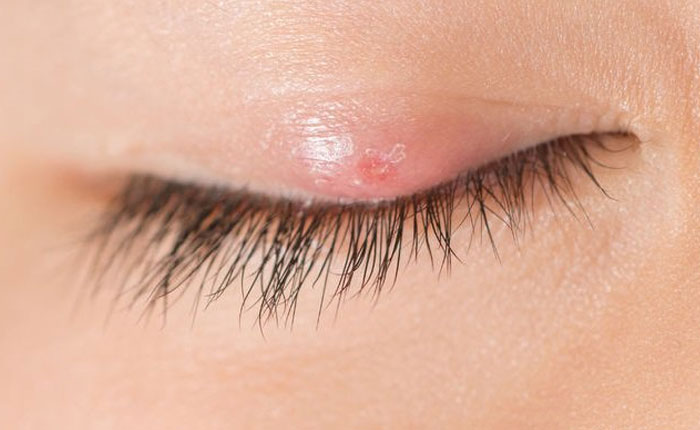
La leptopsirosis se caracteriza por desarrollar síntomas de fiebre, dolores musculares o de las articulaciones, patología renal, ictericia y especialmente hinchazón del área alrededor de los ojos, lo que convierte a la enfermedad en un problema para diagnosticarla ya que muchos de estos síntomas suelen confundirse con otras enfermedades como dengue, zika y chikungunya.
Para distinguirla de otras enfermedades, Caraballo recabó muestras de orina y sangre de los pacientes infectados para practicar una técnica molecular con ADN que, en solo dos días, identificaba la presencia de la bacteria en ellos, por lo que se aisló el gen ribosomal «rrs» y fue secuenciado en la Unidad de Estudios Genéticos y Forenses del IVIC.
Los resultados demostraron que la gran mayoría de los pacientes fueron infectados con especies de Leptospira conocidas, pero en cuatro pacientes fue encontrada una secuencia nunca antes descrita.
Bajo el mismo enfoque empleado por Caraballo, la especialista Yaritza Rangel obtiene resultados similares en aislados de Leptospira provenientes de muestras de sangre y orina de un rebaño de ganado bovino en el estado Miranda, sugiriendo la posibilidad de una nueva especie de Leptospira capaz de infectar una gran variedad de hospedadores.
Con el trabajo de Caraballo existía una serie de nuevos elementos para que los médicos en el área pudieran reconocer la presencia de la enfermedad. «En un primer momento, no reconocían la enfermedad por los síntomas que se asociaban con otros diagnósticos, pero la realización del estudio brindó componentes que permitían la identificación de la leptospirosis», señaló la investigadora, razón por la cual el descubrimiento representa un hito para la ciencia en el país, ya que en la entidad no se registraban datos concretos ni estudios de ningún tipo.
Ante esta investigación el IVIC realizó la adquisición de un secuenciador de nueva generación, equipo tecnológico que permite la obtención en 48 horas, de la secuencia completa del genoma de una bacteria.
En su primera corrida, se secuenció el genoma de esta especie de bacteria, generando varios gigabytes de información, razón por la cual se implementaron herramientas bioinformáticas especializadas y computadoras con gran poder de cálculo.
Los resultados de la secuenciación del genoma confirmaron las impresiones preliminares del equipo, mostrando que el ADN de la nueva cepa, aislada en humanos, vacas y ratas, tiene menos del 90% de identidad con las otras 23 especies de Leptospira conocidas. Con este análisis se demostró que esta nueva cepa cumplió con el criterio internacional para clasificarla como una nueva especia de Leptospira.
El anuncio a la comunidad científica internacional de esta nueva especie se publicó en febrero de 2018, en el International Journal of Systemic Iand Evolutionary Microbiology.
*Con información de El Universal