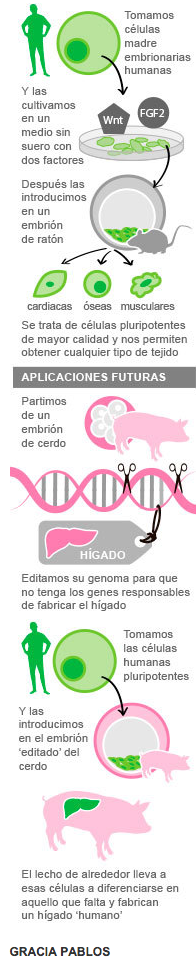
Tiempo y espacio. Dos conceptos inseparables para comprender el Universo y que ahora también definen la clave para lograr células capaces de convertirse en órganos humanos en el interior de animales. Un equipo multicéntrico dirigido por Juan Carlos Izpisúa ha logrado desarrollar un método sencillo y poco costoso con el que se obtienen células de gran calidad y maleabilidad que, insertadas en un lugar concreto del embrión de un animal, dan lugar a tejidos humanos. Es el primer paso necesario para hacer realidad la medicina regenerativa y que a partir de las células de un paciente se consigan injertos listos para trasplantes y tratamientos para enfermedades que hoy no tienen solución.
No es fácil el mundo de la investigación celular. Hace décadas se aislaron las células madre del embrión de un ratón, que eran capaces en el laboratorio o en otro ser vivo de transformarse en cualquier tipo de tejido u órgano, y años después se comprobó que había otras similares en los humanos. Se pensó que podían hacer lo mismo que las murinas. De hecho, hay miles de estudios que tras mucha experimentación publicaron cómo se lograban transformar también esas células en otras más especializadas, como las que hay en el corazón, hígado o cerebro. Sin embargo, los años han ido transcurriendo y nadie en el mundo ha conseguido usar con éxito estas células para tratar enfermedades. ¿Por qué? La explicación viene de la mano del trabajo de Izpisúa, cuyos datos publica la revista Nature, y que promete dibujar un antes y un después en este tipo de investigaciones.
En el embrión de ratón existen dos tipos de células madre, y sólo una de ellas (denominadas naif y que se dan en un primer estadio) son capaces de convertirse en cualquier órgano e incluso dar lugar a otro ser vivo, es decir, son como un lienzo en blanco. Mientras que las otras (epiblastos, que se dan un poco más tarde en el embrión) son como un boceto, lo que limita su uso. Sin embargo, en el embrión humano no ocurre lo mismo. Sólo se han podido extraer y cultivar las segundas, aquellas que ya tienen un boceto marcado en su ADN (epiblastos) por lo que no tienen esa capacidad de transformación. «El problema era encontrar los factores adecuados para mantener las células madre embrionarias in vitro, porque si no las mantienes adecuadamente se diferencian y adquieren características de las epiblásticas», señala a EL MUNDO Izpisúa, director del Laboratorio de Expresión Génica del Instituto Salk en La Jolla, California.
El equipo de Izpisúa ha desarrollado esos factores, es decir, un cóctel molecular con el que rociar a las células epiblásticas para forzar un cambio y conseguir otro tipo de células que ya no tienen ese boceto impreso sino que son como un lienzo en blanco. Las bautizadas como células humanas pluripotentes de región selectiva (rsPSCs, según sus siglas en inglés) son el ingrediente principal que muchos científicos estaban buscando para crear órganos a la carta.
Para demostrar la calidad y capacidad que tienen estas células una vez tratadas, estos investigadores las han insertado en el embrión de un ratón. Y aquí entra en juego el vínculo tiempo y espacio. «Las células madre se pueden definir por el tiempo y por su posición, porque en función de dónde las pongamos tienen esa capacidad de pluripotencialidad [de convertirse en cualquier tejido]. Porque la pluripotencialidad es un continuo que va ocurriendo con el tiempo pero que se va localizando en el espacio en determinadas zonas del embrión. Si la combinacion del estado temporo-espacial de las células coincide con el momento y espacio del desarrollo del embrión huésped, las células se incorporan y diferencian normalmente», explica el científico español.», explica el científico español.
De esta manera, los investigadores insertaron las células en la región posterior de un embrión de ratón, donde dan lugar a diferentes tipos celulares con potencial para generar todas las células, tejidos y órganos en el cuerpo. Para evitar problemas éticos, los embriones de ratón fueron manipulados con el fin de eliminar estructuras clave, por lo que no eran viables. Además, estos embriones no fueron implantados en el útero de una hembra sino que todos los experimentos se hicieron en una placa de cultivo.
Aplicación futura
Este experimento «es la prueba de concepto de que tenemos las células apropiadas. No queremos generar órganos en ratones. Este trabajo ha sido el primer paso de otro en el que ya estamos inmersos:generar órganos en cerdos, cuya fisiología y tamaño de órganos son similares a los seres humanos, de modo que las células humanas al ser insertadas en embriones porcinos puedan ser guiadas específicamente para la generación de un tejido u órgano particular», afirma Izpisúa.
Porque como apunta este investigador, antes había dos cuellos de botella para poder hacer órganos humanos en cerdos. «Uno era tener las células humanas apropiadas y el segundo poder hacer la deleción[eliminación] de determinados genes en el cerdo. Los resultados que ahora publicamos, junto con experimentos que estamos realizando de edición génica en embriones de cerdos, nos dan esperanzas para tratar de trasladar los resultados del ratón al cerdo».
Y en ese camino se intentará evitar el uso de embriones porque el trabajo también ha demostrado que se pueden conseguir estas células a partir de la piel de personas. «Se utilizaron los mimos factores de reprogramación de Yamanaka. Sin embargo, usamos unas condiciones de cultivo diferentes que nos permitieron mantener las iPS de región selectiva en lugar de las iPS convencionales», apunta Izpisúa.
El método desarrollado por este equipo «permite crear células más homogéneas y potentes y facilita la edición génica y llevar a cabo modelos de enfermedades. También la reprogramación celular, es decir, transformar células adultas en pluripotentes para que sean útiles como tratamiento de distintas enfermedades. El método es muy sencillo de realizar y entiendo que muchos laboratorios cambiarán a este nuevo sistema. Este estudio es impresionante. Va a ser una publicación muy importante porque cambiará la forma de cultivar las células«, adelanta Xavier López Aranguren, investigador de Terapia Celular y Regenerativa del Centro de Investigación Médica Aplicada (CIMA) de la Universidad de Navarra.
En cuanto a la puesta en marcha para uso clínico, López Aranguren sostiene que antes se debe demostrar su seguridad por el riesgo de generar tumores. A lo que los autores de este trabajo sostienen que «aunque estas células también generan un teratoma, lo que demuestra que son pluripotentes, el tamaño del tumor y su peso son significativamente menores. Por lo tanto, esto indicaría que se trata de una línea celular relativamente más segura que las hasta ahora estudiadas. No obstante, si estas células se implantan en el momento adecuado del desarrollo del embrión no dan lugar a tumores nunca. Obviamente, ‘in vitro’ en una placa petri sí, pero ‘in vivo’ como lo hacemos, nunca».
Por último, el trabajo abre la puerta a nuevas investigaciones para descubrir otros estados de pluripotencia, directamente en el embrión o mediante la reprogramación celular. «Nuevos estados pluripotentes no sólo enriquecerán nuestro conocimiento sobre el desarrollo embrionario, sino que también nos proporcionarán herramientas para el desarrollo de la ciencia básica y las aplicaciones clínicas», concluye Izpisúa.